

LECCIONES APRENDIDAS EN EL DISEÑO E IMPLEMENTACION DE HOSPITALES MODULARES EN EL PERÚ
Una aproximación técnica desde la elaboración de expedientes técnicos, la normativa sanitaria vigente y la experiencia post-COVID
03/03/2026
1. Resumen Ejecutivo
Los hospitales modulares nacieron en el Perú como una respuesta urgente frente a una crisis que puso a prueba no solo al sistema de salud, sino también a nuestra capacidad de cuidar a las personas cuando más lo necesitaban. Detrás de cada módulo, de cada decisión técnica y de cada solución improvisada por la emergencia, hubo un propósito común: proteger y salvar vidas humanas. Este artículo recoge las lecciones aprendidas en el diseño e implementación de estas infraestructuras, recordándonos que la planificación, el diseño y la gestión de un hospital nunca son ejercicios abstractos, sino actos profundamente humanos, y que fortalecerlos es esencial para que, frente a cualquier nueva emergencia, la infraestructura esté a la altura de la vida que debe resguardar.
2. Introducción
La brecha histórica de infraestructura hospitalaria en el Perú[1], sumada a la presión generada por la pandemia de la COVID-19, impulsó la adopción acelerada de soluciones no convencionales para la provisión de servicios de salud. En este contexto, los hospitales modulares se consolidaron como una alternativa de rápida implementación para incrementar la capacidad instalada, especialmente en establecimientos de salud de categoría I y II, o en configuraciones híbridas entre ambas categorías.
Esta situación se originó, en muchos casos, porque establecimientos inicialmente concebidos como de menor complejidad requerían incorporar Unidades Productoras de Servicios de Salud (UPSS) propias de la categoría II-1 —como el Centro Obstétrico, el Centro Quirúrgico y áreas de Hospitalización— con el fin de responder a una demanda asistencial que superaba su capacidad resolutiva original. Como resultado, se generaron establecimientos cuya categorización no quedaba claramente definida, al combinar prestaciones de distintos niveles de atención dentro de una infraestructura concebida como temporal.
La experiencia ha demostrado que dicha temporalidad, planteada como una condición transitoria, termina diluyéndose frente a una brecha sanitaria estructural que obliga a mantener en operación infraestructuras inicialmente pensadas para la emergencia. De este modo, lo que fue diseñado como una solución provisional pasa a cumplir funciones permanentes, sin haber sido necesariamente concebido para una operación prolongada.
Cabe señalar que, desde el punto de vista normativo, no existe a la fecha una regulación específica que defina las características mínimas de un hospital de contingencia o de un establecimiento modular con vocación temporal. El marco técnico disponible se limita principalmente al Documento Técnico denominado “Criterios Técnicos de Infraestructura y Equipamiento para el Diseño de Ambientes de Atención Temporal en Establecimientos de Salud”, aprobado por el Ministerio de Salud en el año 2023[2], que establece criterios de infraestructura y equipamiento para el diseño de ambientes de atención temporal en establecimientos de salud, sin abordar integralmente las implicancias funcionales, operativas y de sostenibilidad de estos hospitales cuando su uso se extiende en el tiempo.
Si bien la condición de temporalidad de estos establecimientos de salud permitió responder de manera oportuna a una situación de emergencia sanitaria, también dejó en evidencia importantes limitaciones técnicas, normativas y operativas cuando dichas infraestructuras pasaron de un uso transitorio a una operación prolongada. Muchos de los problemas identificados no estuvieron asociados al sistema modular en sí, sino a deficiencias en el planeamiento, el diseño técnico y la elaboración de los expedientes, ya sea expedientes técnicos, especificaciones técnicas o términos de referencia para la contratación.
Un factor crítico fue la modalidad de contratación empleada en diversos proyectos hospitalarios, en los que la implementación de los hospitales modulares fue tratada como la adquisición de un bien y no como una obra. Esta condición impactó directamente en el nivel de control técnico, normativo y de calidad exigido en cada etapa y en cada entregable. La ausencia de una supervisión de obra propiamente dicha, sustituida en muchos casos por esquemas de asistencia técnica limitada, redujo significativamente la capacidad de control sobre la correcta implementación de los módulos que conformaban cada Unidad Productora de Servicios de Salud (UPSS).
Esta situación se acentuó en establecimientos ubicados en zonas alejadas o de difícil acceso, donde la frecuencia de las visitas técnicas se veía restringida por factores logísticos, afectando la verificación continua de la ejecución, el montaje y la compatibilización de las especialidades de ingenierías. En el contexto de una infraestructura concebida como temporal, estas deficiencias podían parecer menores; sin embargo, al extenderse la operación en el tiempo, se convirtieron en problemas estructurales que impactaron en la funcionalidad, la seguridad y la sostenibilidad de los establecimientos.
En este marco, el presente artículo desarrolla de manera sistematizada las principales lecciones aprendidas en el diseño y la implementación de hospitales modulares en el Perú, integrando criterios normativos del Ministerio de Salud (MINSA), el Reglamento Nacional de Edificaciones (RNE) y la experiencia práctica en la elaboración de expedientes técnicos, así como en el seguimiento y monitoreo técnico de este tipo de infraestructuras.
3. Hospitales de Contingencia Modular: Concepto y Problemática
Los hospitales de contingencia modular son infraestructuras de salud conformadas por sistemas constructivos industrializados, prefabricados total o parcialmente fuera del sitio de emplazamiento, que se ensamblan en el terreno asignado mediante procesos de montaje concebidos para una implementación acelerada.
Estos sistemas pueden basarse en módulos tridimensionales tipo contenedor, paneles estructurales industrializados o soluciones híbridas, dependiendo del proveedor y del alcance funcional del establecimiento.
Desde el punto de vista normativo, resulta fundamental precisar que la condición de modularidad no exime al proyecto del cumplimiento de la normativa sanitaria y constructiva vigente. Los hospitales modulares deberían ajustarse a las Normas Técnicas de Salud del Ministerio de Salud (MINSA), a los criterios de diseño de infraestructura y equipamiento hospitalario, así como a los capítulos aplicables del Reglamento Nacional de Edificaciones (RNE), en particular aquellos referidos a seguridad y evacuación, instalaciones eléctricas y sanitarias, instalaciones mecánicas y sistemas de telecomunicaciones. A ello se suma —y no menos importante— la previsión de preinstalaciones necesarias para la correcta implementación del equipamiento médico.
Sin embargo, en la práctica, la normativa aplicable no siempre fue implementada en toda su extensión bajo el argumento de la temporalidad de la infraestructura, generando vacíos técnicos que se hicieron evidentes una vez iniciada la operación asistencial. Esta situación pone de manifiesto una lección clave: la modularidad no constituye un atajo normativo, sino una estrategia constructiva que exige un mayor nivel de anticipación técnica y una coordinación más estricta entre disciplinas.
«La modularidad no constituye un atajo normativo, sino una estrategia constructiva que exige un mayor nivel de anticipación técnica y una coordinación más estricta entre disciplinas»
En el caso de la infraestructura hospitalaria, esta exigencia resulta crítica, debido a la alta concentración de instalaciones especiales y a la necesidad de que cada uno de estos sistemas —arquitectura, estructura, instalaciones y equipamiento— se encuentre debidamente compatibilizado. Solo a través de una integración técnica adecuada es posible garantizar el funcionamiento óptimo y seguro del establecimiento de salud a lo largo de su vida útil, incluso cuando este haya sido concebido originalmente como una solución de contingencia.
4. Planeamiento y definición del alcance asistencial
Uno de los errores más recurrentes identificados en hospitales modulares es la falta de definición clara del horizonte de vida útil del establecimiento. Proyectos concebidos como temporales fueron posteriormente incorporados a la red asistencial permanente, sin que su diseño estructural, arquitectónico ni de instalaciones hubiese sido pensado para operación continua.
«Uno de los errores más recurrentes identificados en hospitales modulares es la falta de definición clara del horizonte de vida útil del establecimiento. Proyectos concebidos como temporales fueron posteriormente incorporados a la red asistencial permanente, sin que su diseño estructural, arquitectónico ni de instalaciones hubiese sido pensado para operación continua»
Desde el planeamiento, resulta indispensable definir el nivel de atención, la cartera de servicios y los requerimientos funcionales de acuerdo con la categorización del establecimiento, conforme a las disposiciones del MINSA. La omisión de esta definición genera rediseños tardíos que, en sistemas industrializados, tienen un impacto económico y técnico significativamente mayor que en la edificación tradicional.
5. Lecciones aprendidas
Con el fin de presentar las lecciones aprendidas de manera estructurada se desarrollan a continuación cuatro modelos representativos, organizados por problemática, causa recurrente, impacto en la operación y recomendación técnica. Estos modelos no pretenden agotar la totalidad de las situaciones identificadas, sino destacar aquellas de mayor recurrencia y mayor impacto en la sostenibilidad de los establecimientos.
LECCION APRENDIDA 1: Vacíos en la definición del alcance en los documentos de contratación
En el caso de los hospitales de contingencia modular, uno de los problemas más recurrentes se presenta desde la definición del alcance del proyecto. Con frecuencia, dicho alcance se limita a un enunciado nominal —el título del proyecto— sin desarrollar de manera precisa hasta dónde se dimensiona el hospital temporal, qué prestaciones incorpora y cuáles quedan expresamente excluidas.
Definir el alcance implica establecer con claridad, desde la etapa de planificación, los criterios que determinan qué Unidades Productoras de Servicios de Salud (UPSS) serán implementadas, cuál será su nivel de complejidad, cómo se articularán entre sí y bajo qué supuestos de demanda, crecimiento y operación. A ello debe sumarse una definición explícita del carácter temporal del establecimiento, entendiendo que dicha condición no solo responde a un plazo de funcionamiento, sino también a decisiones técnicas coherentes con una vida útil limitada.
En este sentido, un hospital concebido como temporal no debería incorporar sistemas e instalaciones pensados para una operación de largo plazo, tales como soluciones sobredimensionadas, redes permanentes sin criterios de desmontaje o configuraciones que dificulten su adecuación o retiro futuro. La falta de esta diferenciación ha generado, en la práctica, infraestructuras híbridas: establecimientos diseñados con criterios de temporalidad, pero equipados parcialmente como hospitales permanentes, sin que ninguno de los dos enfoques se haya desarrollado de manera integral.
«La falta de esta diferenciación ha generado, en la práctica, infraestructuras híbridas: establecimientos diseñados con criterios de temporalidad, pero equipados parcialmente como hospitales permanentes, sin que ninguno de los dos enfoques se haya desarrollado de manera integral»
Todos estos criterios deben encontrarse claramente descritos y formalizados en los términos de referencia, especificaciones técnicas o expedientes que se convocan a concurso para la implementación de hospitales modulares. Un alcance mal definido en estos documentos contractuales no solo debilita el control técnico del proyecto, sino que condiciona negativamente la calidad del diseño, la compatibilización de especialidades y, finalmente, la funcionalidad y sostenibilidad del establecimiento durante su operación.
La siguiente matriz ejemplifica una de las lecciones aprendidas más recurrentes en la implementación y formulación contractual en proyectos de hospitales modulares: la formulación insuficiente de los Términos de Referencia como punto de partida del proyecto.
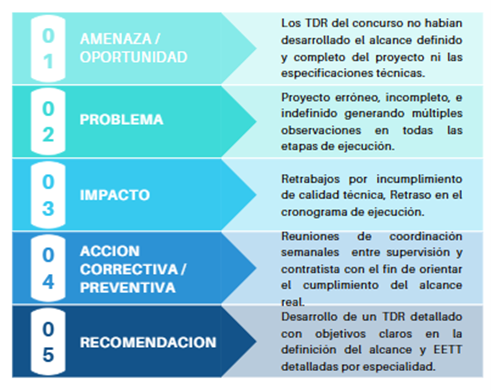
En el esquema anterior se identifica como amenaza inicial la falta de desarrollo completo del alcance y de las especificaciones técnicas en los Términos de Referencia del concurso, lo que deriva en un proyecto incompleto e indefinido, sujeto a múltiples observaciones durante su ejecución. Este déficit genera retrabajos, incumplimientos técnicos y retrasos en el cronograma. La experiencia demuestra que la calidad del diseño y de la ejecución depende, en gran medida, de la claridad y precisión con la que se definan el alcance y las especificaciones desde la etapa de contratación
LECCION APRENDIDA 2: La definición del equipo técnico como garantía de calidad del proyecto
Una segunda lección recurrente identificada en la implementación de hospitales modulares se relaciona con la definición del equipo técnico exigido en los documentos de contratación. La práctica evidencia que la calidad del diseño y de la ejecución depende no solo de la claridad del alcance, sino también del perfil, la especialización y la experiencia del personal clave responsable del desarrollo del Proyecto.
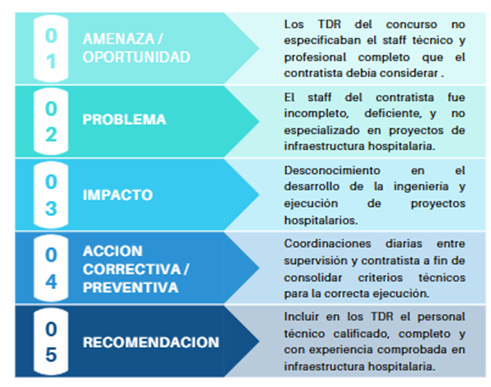
El esquema presentado evidencia que la ausencia de una definición precisa del staff técnico clave en los Términos de Referencia genera equipos incompletos o con experiencia insuficiente en infraestructura hospitalaria, lo que impacta directamente en la calidad de la ingeniería desarrollada y en la correcta ejecución del proyecto. En el ámbito hospitalario, donde convergen múltiples especialidades técnicas y sistemas críticos, la falta de profesionales con experiencia especializada incrementa el riesgo de errores de compatibilización, deficiencias en instalaciones y decisiones técnicas inadecuadas.
La lección aprendida es clara: la exigencia de un equipo técnico calificado, completo y con experiencia comprobada en infraestructura de salud debe establecerse desde la etapa de formulación contractual, pues constituye un factor determinante para asegurar la sostenibilidad y el correcto funcionamiento del establecimiento hospitalario.
LECCION APRENDIDA 3: La gestión de calidad como pilar transversal en proyectos hospitalarios modulares
Una tercera lección identificada en la implementación de hospitales modulares se vincula con la gestión organizacional y los sistemas de calidad del contratista. En proyectos hospitalarios, donde convergen exigencias técnicas, ambientales y de seguridad ocupacional, la capacidad de gestión es tan determinante como la capacidad técnica de diseño o ejecución.
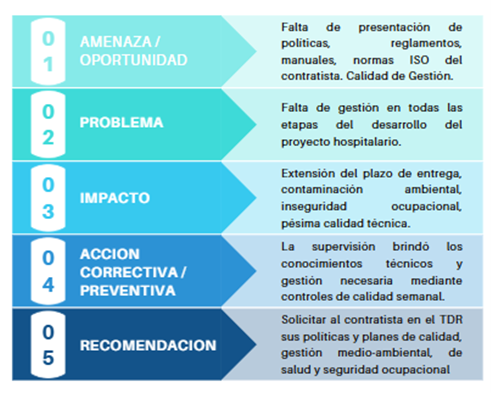
El esquema evidencia que la ausencia de políticas, reglamentos internos, manuales de gestión y sistemas formales de calidad por parte del contratista genera deficiencias en la administración integral del proyecto. La falta de una estructura de gestión sólida impacta directamente en la extensión de plazos, riesgos ambientales, condiciones inadecuadas de seguridad ocupacional y disminución de la calidad técnica. Si bien la supervisión está facultada para aplicar controles correctivos en aras de mitigar estas deficiencias, la experiencia demuestra que la gestión no puede depender exclusivamente de acciones reactivas.
La lección aprendida es la siguiente: los documentos de contratación deben exigir desde el inicio la presentación y validación de planes de calidad, gestión ambiental y seguridad y salud ocupacional, reconociendo que la infraestructura hospitalaria demanda estándares organizacionales equivalentes a su complejidad técnica.
LECCION APRENDIDA 4: La gestión temprana de trámites y servicios básicos como factor crítico del cronograma
Una cuarta lección identificada en la implementación de hospitales modulares se relaciona con la gestión de trámites ante entidades proveedoras de servicios básicos, tales como energía eléctrica, agua y alcantarillado. En múltiples proyectos, estos procedimientos no fueron considerados como parte integral del cronograma contractual, generando demoras que afectaron directamente la puesta en funcionamiento del establecimiento hospitalario.
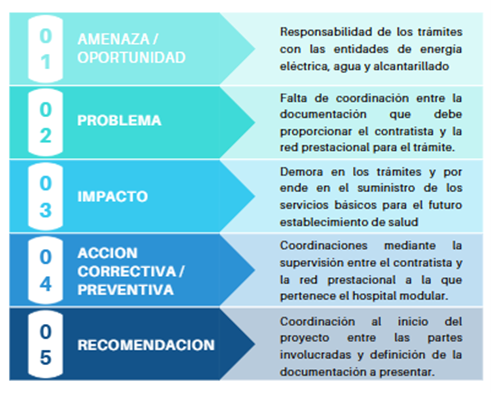
El esquema evidencia que la falta de definición clara sobre la responsabilidad de los trámites y la coordinación entre el contratista y la red prestacional genera retrasos en la obtención de servicios básicos indispensables para la operatividad del establecimiento de salud. En proyectos hospitalarios, donde la infraestructura física no puede funcionar sin suministro eléctrico, agua potable y sistemas de saneamiento habilitados, la gestión oportuna de estos procedimientos resulta tan crítica como el diseño arquitectónico o las instalaciones internas.
La casuística observada confirma que la coordinación temprana entre las partes involucradas y la definición precisa de la documentación requerida deben incorporarse desde el inicio del proyecto para evitar que factores administrativos se conviertan en riesgos técnicos y operativos.
Los cuatro modelos presentados constituyen una muestra representativa de las lecciones aprendidas más recurrentes en la implementación de hospitales modulares de contingencia. No agotan la totalidad de situaciones identificadas durante la experiencia acumulada; por el contrario, evidencian patrones estructurales que se repiten en distintas etapas del ciclo del proyecto: formulación del alcance contractual, definición del equipo técnico, gestión organizacional y coordinación interinstitucional. La sistematización de estas lecciones aprendidas permite comprender que los principales riesgos no se originan en el sistema constructivo modular en sí, sino en los procesos de planificación, integración y control que lo rodean.
La implementación masiva de hospitales modulares durante la pandemia de la COVID-19 dejó aprendizajes específicos para el contexto peruano. Muchos de estos establecimientos fueron concebidos y ejecutados bajo criterios de emergencia, con plazos extremadamente reducidos y decisiones técnicas condicionadas por la urgencia, lo que limitó severamente los procesos de planificación integral que requiere un establecimiento de salud.
En este escenario, la experiencia acumulada en la revisión técnica y el monitoreo de hospitales modulares implementados durante la emergencia sanitaria permitió identificar que la ausencia de expedientes técnicos suficientemente desarrollados traslada riesgos técnicos significativos a la etapa de operación. Estas deficiencias se manifestaron posteriormente en mayores costos de mantenimiento, necesidades de adecuación no previstas y dificultades para garantizar condiciones óptimas de funcionamiento una vez superada la fase crítica de la pandemia.
Frente a esta experiencia, las lecciones aprendidas adquieren un valor estratégico. Su sistematización e incorporación como hojas de ruta institucionales resulta fundamental para evitar la repetición de errores asociados a la falta de planificación, particularmente en un país que no está exento de enfrentar nuevas emergencias sanitarias. Asimismo, estas lecciones deben orientar el desarrollo futuro de hospitales de contingencia como parte de una estrategia progresiva para reducir, en la medida de lo posible, la brecha de infraestructura hospitalaria que aún persiste en el Perú.
«Frente a esta experiencia, las lecciones aprendidas adquieren un valor estratégico. Su sistematización e incorporación como hojas de ruta institucionales resulta fundamental para evitar la repetición de errores asociados a la falta de planificación, particularmente en un país que no está exento de enfrentar nuevas emergencias sanitarias»
6. Conclusiones
Los hospitales modulares representan una solución válida para ampliar la capacidad hospitalaria, siempre que se aborden con el mismo rigor técnico que una infraestructura convencional. La experiencia peruana demuestra que los principales problemas identificados no derivan del sistema modular en sí, sino de deficiencias en el diseño, en la definición del alcance y en la elaboración de los expedientes técnicos que sustentaron su implementación.
La práctica acumulada en la elaboración y revisión de expedientes técnicos de hospitales modulares de categoría I y II permite afirmar que la sistematización de lecciones aprendidas constituye una herramienta clave para la mejora continua. El uso de matrices de lecciones aprendidas por etapa y especialidad, espacios de retroalimentación técnica y checklists normativos contribuye de manera directa a reducir errores recurrentes y a elevar la calidad técnica de los proyectos.
Integrar de forma temprana la normativa del Ministerio de Salud (MINSA), el Reglamento Nacional de Edificaciones (RNE) y las lecciones aprendidas del periodo post-COVID permite adaptar soluciones concebidas en contextos de emergencia en infraestructuras seguras, funcionales y sostenibles, alineadas con las necesidades reales del sistema de salud y con una visión de ciclo de vida.
Resulta igualmente importante reconocer que la evaluación técnica de diversos hospitales modulares implementados durante la emergencia evidenció que, cuando fueron adecuadamente diseñados y gestionados, estos alcanzaron niveles funcionales y operativos que, en ciertos contextos, superaron los de establecimientos convencionales existentes. Este esfuerzo fue posible gracias al compromiso y la responsabilidad asumida por equipos técnicos y funcionarios públicos que, en un contexto de alta incertidumbre, optaron por soluciones alternativas para responder a una necesidad crítica de atención en salud.
Recuperar y poner en valor esta experiencia, desde una mirada técnica y objetiva, constituye una responsabilidad colectiva. Fortalecer la planificación, aprender de los errores y capitalizar los aciertos permitirá que el país enfrente futuras emergencias sanitarias con mayor preparación, sin perder de vista que el objetivo último de toda infraestructura hospitalaria es proteger y salvar vidas.
[1] Véase Diagnóstico de Brechas de infraestructura o de acceso a servicios del Sector Salud (2027-2029), elaborado en el marco de la Directiva General del Sistema Nacional de Programación Multianual y Gestión de Inversiones, aprobada mediante Directiva N° 001-2019-EF/63.011, agosto 2025.
[2] La Resolución Ministerial N° 468-2023-MINSA, emitida el 18 de mayo de 2023, aprobó el Documento Técnico: «Criterios Técnicos de Infraestructura y Equipamiento para el Diseño de Ambientes de Atención Temporal en Establecimientos de Salud».

Mg. Arq. Daphne Olga Narciso Maldonado
CAP 5989
Especialista en Arquitectura, Señalética, Seguridad y Evacuación
Consultora experta CLG
«La modularidad no constituye un atajo normativo, sino una estrategia constructiva que exige un mayor nivel de anticipación técnica y una coordinación más estricta entre disciplinas»
«Uno de los errores más recurrentes identificados en hospitales modulares es la falta de definición clara del horizonte de vida útil del establecimiento. Proyectos concebidos como temporales fueron posteriormente incorporados a la red asistencial permanente, sin que su diseño estructural, arquitectónico ni de instalaciones hubiese sido pensado para operación continua»
«La falta de esta diferenciación ha generado, en la práctica, infraestructuras híbridas: establecimientos diseñados con criterios de temporalidad, pero equipados parcialmente como hospitales permanentes, sin que ninguno de los dos enfoques se haya desarrollado de manera integral»
«Frente a esta experiencia, las lecciones aprendidas adquieren un valor estratégico. Su sistematización e incorporación como hojas de ruta institucionales resulta fundamental para evitar la repetición de errores asociados a la falta de planificación, particularmente en un país que no está exento de enfrentar nuevas emergencias sanitarias»



